PROGRAMMAZIONE E GESTIONE DEL FLUSSO OPERATIVO CON LA VALUE BASED LEAN HEALTHCARE
La gestione del percorso chirurgico è un’attività “core” delle strutture ospedaliere che comporta un’elevata complessità gestionale ed un cospicuo assorbimento di risorse; nelle strutture private, inoltre, rappresenta una delle più importanti fonti di ricavo e redditività.
A livello organizzativo l’esecuzione di un intervento richiede il coordinamento di una serie di attività tra loro interrelate:
- Programmazione;
- Pre-ospedalizzazione;
- Logistica della sala operatoria
- Gestione dei posti letto;
- Inserimento e gestione della lista d’attesa;
- Programmazione e pianificazione delle visite di pre-ospedalizzazione;
- Pre-ricovero;
- Percorso operatorio;
- Gestione tempi operatori;
- Ricovero post-intervento;
- Dimissioni.
All’interno di ciascuna attività si creano numerose fonti di spreco che la Value Based Lean Healthcare permette di individuare, quantificare e conseguentemente aggredire, attraverso le metodologie e logiche di approccio che mette a disposizione.
Tra i vari driver di inefficienza e di spreco, ricordiamo in particolare:
- Inaccurata stima delle sedute operatorie;
- Tempi di sanificazione e set-up delle sale operatorie tra un intervento ed un altro;
- Assenza di procedure standardizzate che influiscono nei costi di gestione dell’intervento;
- Dimensionamento non corretto delle aree di degenza post-operatoria;
- Comunicazione inefficace;
- Staffing del personale non in linea con le esigenze;
- Lavoro di squadra carente;
- Etc.
In tale contesto, la gestione del percorso chirurgico, la programmazione e la supervisione delle operazioni, il coordinamento degli attori implicati nel percorso, la risoluzione dei conflitti e la gestione del flusso giornaliero sono temi gestionali di importanza fondamentale, che permettono di abbattere i costi ed incrementare la redditività del reparto.
Oltre all’adozione di adeguate logiche di approccio e metodologie di carattere organizzativo, l’informatizzazione a supporto dei vari processi coinvolti risulta essere un elemento strategico di importanza primaria, in grado di innalzare la proposta di valore dei vari stakeholder (portatori d’interesse), che può essere sintetizzata nei seguenti obiettivi di lungo termine:
- Massimizzare la soddisfazione del paziente;
- Migliorare la soddisfazione degli operatori sanitari;
- Massimizzare i ricavi;
- Minimizzare i costi di gestione.
Gestione del percorso chirurgico: 3 orizzonti temporali per pianificare e controllare le attività con la Value Based Lean Healthcare
La VALUE BASED LEAN HEALTHCARE permette di perseguire tali obiettivi, rimuovendo gli ostacoli al flusso del valore ed orientando la programmazione del blocco operatorio su tre differenti orizzonti temporali, attraverso un processo di pianificazione e controllo avanzamento attività che si articola nel seguente modo:
1. STRUTTURAZONE DEL MASTER SURGICAL SCHEDULE
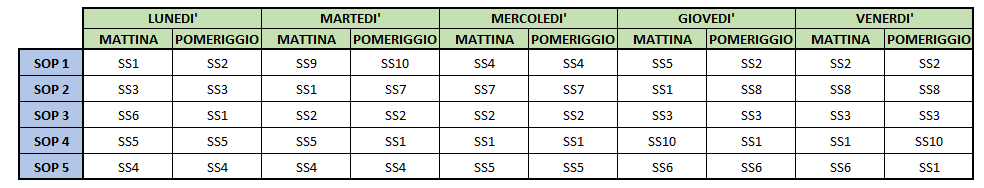
Questo aspetto rappresenta la base della programmazione del percorso chirurgico e si sostanzia nella definizione della struttura delle sedute operatorie. Attraverso di esso si determina l’associazione delle varie combinazioni sala operatoria-giorno (o porzione di giornata) a ciascuna unità chirurgica; in altre parole, dato il numero di blocchi di tempo su un determinato orizzonte temporale ed il numero di sale operatorie, il MSS definisce i blocchi di tempo di ogni singola giornata assegnati a ciascuna specialità chirurgica in una particolare sala operatoria. Tipicamente viene redatto su base settimanale, assegnando per ciascun giorno le sale operatorie disponibili alle differenti specialità con l’obiettivo di bilanciarle con la “domanda effettiva” e con la sua evoluzione nel tempo. Affinché ciò sia possibile è bene che il MASTER SURGICAL SCHEDULE sia rivisto con una certa frequenza, in maniera tale da rispondere il più velocemente possibile alle possibili variazioni della domanda, permettendo con ciò, ad un primo livello di programmazione, l’impostazione pull del flusso teso (4° principio del Lean Thinking).
Per una determinata specialità eventuali disallineamenti che dovessero crearsi comporterebbero o l’allungamento delle liste di attesa, con conseguente scadenza del livello di servizio, o un sovra-dimensionamento, che potrebbe comportare un’insaturazione delle risorse disponibili e quindi un minor livello di efficienza nel loro impiego. Un perfetto bilanciamento si rifletterebbe invece in una analoga velocità con cui le varie liste di attesa si riducono. Una gestione ottimale del MASTER SURGICAL SCHEDULE permette di semplificare la programmazione di ulteriori aspetti organizzativi, quali ad esempio la gestione dei turni di lavoro dei vari operatori e la programmazione dei reparti di degenza. Il sistema informatico utilizzato risulta essere di fondamentale importanza, permettendo l’analisi delle serie storiche della domanda e delle tempistiche associate alle differenti sedute operatorie; deve inoltre fornire la possibilità di contemplare i vincoli di cui occorre tener conto quali come la disponibilità dei chirurghi nei vari giorni e blocchi di tempo definiti, il numero delle equipe associate alle differenti specialità chirurgiche, la capacità e la tipologia delle sale operatorie, i vincoli legali relativi al numero massimo di ore di interventi che ciascun chirurgo può eseguire, e così via. Riportiamo un esempio di struttura del MASTER SURGICAL SCHEDULE nella seguente figura:
2. SURGICAL CASE ASSIGNMENT PROBLEM
A livello di dettaglio, sulla base della struttura definita con il MASTER SURGICAL SCHEDULE si andranno a definire quali interventi dovranno essere assegnati alle varie sedute. Tale problema di pianificazione viene identificato come SURGICAL CASE ASSIGNMENT PROBLEM (SCAP) o anche come ADMISSION PLANNING PROBLEM (APP), e quindi, una volta assegnati i diversi blocchi di tempo alle varie unità chirurgiche, determina quali pazienti della lista d’attesa di una determinata specialità chirurgica devono essere ammessi al programma degli interventi da pianificare nell’orizzonte di tempo considerato.
Il sistema informatico di supporto alle decisioni, anche in tal caso risulta determinante e deve poter permettere la saturazione massima delle risorse, tenendo in considerazione i seguenti vincoli:
- Priorità dell’intervento, collegato allo stato clinico del paziente al momento della programmazione;
- Necessità delle risorse di cui necessita in degenza pre e post-operatoria;
- Disponibilità del paziente;
- Disponibilità del chirurgo e della equipe di supporto;
- Turni lavorativi;
- Specificità delle singole sale operatorie;
- Capacità della sala operatoria;
- Politiche di safety e security clinica;
- Durata delle sedute per tipologia di intervento;
- Vincoli posti dal MSS;
- Etc.
3. CONTROLLO GIORNALIERO AVANZAMENTO ATTIVITA’
La gestione del flusso giornaliero del percorso chirurgico implica, da ultimo, un coordinamento dei flussi di attività che deve essere esercitato in tempo reale, nel corso della giornata programmata per l’esecuzione degli interventi.
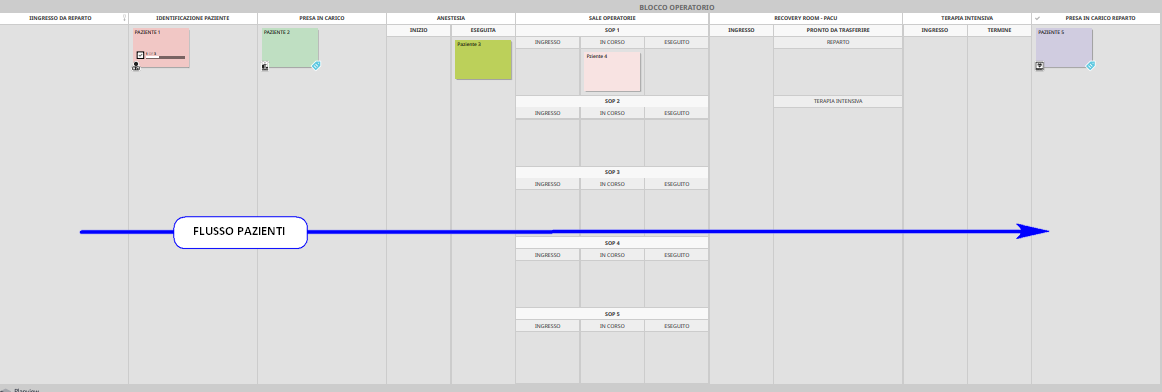
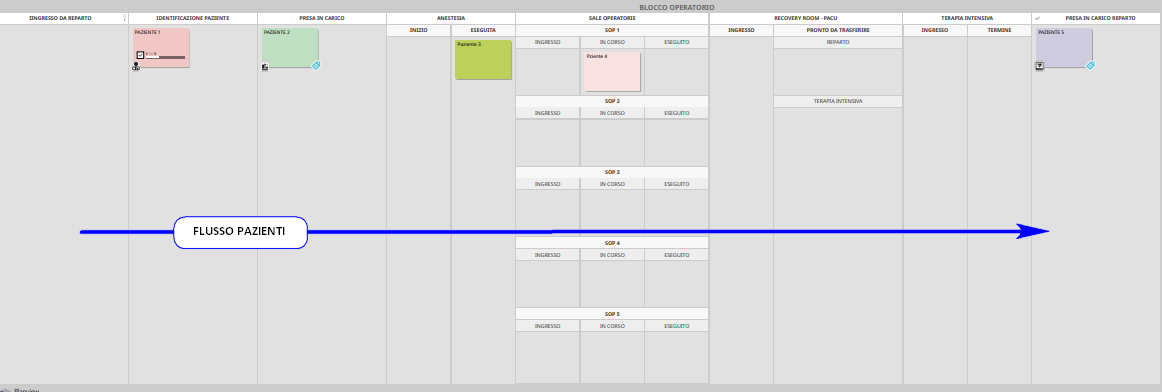
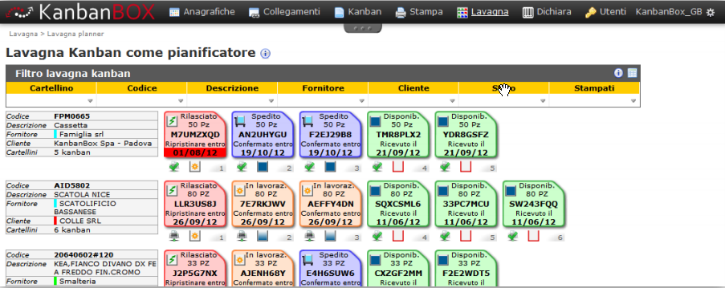
A tal fine, per quanto concerne il flusso dei pazienti, risulta particolarmente utile l’utilizzo di KANBAN BOARD DIGITALI di supporto, in grado di VISUALIZZARE tale dinamica all’istante; ciò permette all’OPERATING ROOM MANAGER di operare con una “solida” cabina di regia, attuando la logica di flusso teso di tipo pull (4° principio del Lean Thinking).
Si veda in proposito la KANBAN BOARD di esempio riportata nella figura seguente, attraverso la quale può essere monitorato a vista il flusso dei pazienti nel Blocco Operatorio.
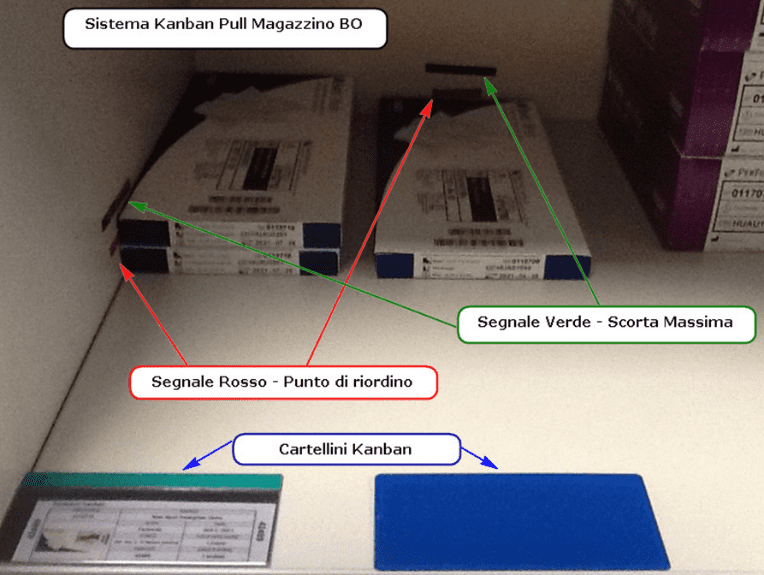
Anche per la gestione del flusso dei materiali (medicinali, dispositivi, etc.) risulta fondamentale una gestione di tipo pull, di raccordo tra il blocco operatorio e la farmacia, e gli ulteriori magazzini posizionati a monte; ciò permette di ridurre criticità e sprechi tipici quali ad esempio:
- Elevato valore delle scorte di medicinali, presidi, etc.;
- Mancato controllo dell’effettivo consumato;
- Mancanza di metodologie e strumenti per la stima dei consumi (la gestione degli ordini avviene su base empirica e sulle percezioni soggettive degli operatori);
- Tempistiche elevate per l’analisi dei fabbisogni, ricezione e stoccaggio, gestione delle confezioni e degli imballaggi, necessità di inventari frequenti;
- Ubicazione delle scorte nel reparto (spesso non si alimenta direttamente uno scaffale, ma si lascia al capo sala, all’interno di uno scatolone, l’insieme delle richieste evase ed anche quando siano presenti degli scaffali i criteri per lo stoccaggio sono discrezionali);
- Imprevedibilità delle richieste;
- Elevata frequenza delle richieste urgenti;
Riportiamo nel riquadro una foto di esempio di kanban cartaceo utilizzato in un blocco operatorio, un cartellino kanban cartaceo e la schermata di un software informatico particolarmente utile allo scopo.

Leggi anche: