La diffusione del COVID-19 ha messo a dura prova il sistema sanitario italiano, pubblico e privato, chiedendo alle strutture di riorganizzarsi nei servizi e nelle pratiche gestionali per far fronte a una situazione di emergenza sia nei reparti di terapia intensiva che nelle altre aree e dipartimenti.
Ora che siamo entrati nella fase 2, quella post-emergenza, per la Sanità, e in modo particolare per quella privata, si aprono nuove sfide.
Quali sono le pratiche migliori che vanno approntate per offrire ai propri pazienti cure di qualità a garanzia della sicurezza?
Le strutture sanitarie private, come quelle pubbliche sebbene con prerogativa differenti, hanno la necessità di adottare buone pratiche che consentano di erogare prestazioni in sicurezza per i pazienti, facendoli sostare il meno possibile in struttura e offrendo loro una nuova esperienza, che possa essere comunque percepita come positiva.
La sfida sta nel sfruttare questo momento di revisione e la lezione appresa dall’emergenza per effettuare un vero e proprio cambiamento a livello di “cultura organizzativa”. La Lean Healthcare, unita ai principi della Value Based Medicine, può rivelarsi uno strumento molto utile per effettuare quel salto di qualità di cui la Sanità oggi ha bisogno.
Scenari post-emergenza nella Sanità italiana: nuovi paradigmi organizzativi
Prima di approfondire il tema Lean Healthcare + Value Based Medicine, va fatta una premessa.
L’esperienza appena vissuta ha spinto Governo, Istituzioni scientifiche e Organizzazioni sanitarie italiane a ridefinire velocemente gli scenari futuri della Sanità partendo da due concetti fondamentali: potenziamento e riorganizzazione della rete assistenziale. Questo in forza anche delle misure già prese a livello normativo e di futura definizione ai vari livelli delle amministrazioni statali, regionali ed europee.
A prescindere dal merito e dall’entità dei suddetti interventi, sarebbe un errore non accompagnare l’evoluzione organizzativa richiesta dal nuovo contesto con un cambio di paradigma che dovrebbe avvenire, prima di tutto, a livello di cultura gestionale, per poi propagarsi ai vari livelli operativi delle strutture coinvolte.
In generale, quando si parla di “cultura organizzativa” si fa riferimento ad un’attitudine diffusa che orienta le azioni di chi opera in un’organizzazione e che si fonda su pratiche o abitudini che si sono strutturate nel corso degli anni.
Per il comparto sanitario, la cultura gestionale prevalente è il riflesso di un’organizzazione specialistica di tipo verticale, in cui le difficoltà di coordinamento e sincronizzazione sono la risultante naturale di una medicina orientata alla specializzazione.
In questo nuovo contesto, è necessario che il settore sanitario, strutturato per silos funzionali, recuperi una “dimensione trasversale”. Che integri in maniera ottimale medici diversi, specialità differenti, ospedale e territorio, assistenza sanitaria e sociale.
Un cambiamento possibile grazie a Lean Healthcare e Value Based Medicine
Questo “salto di paradigma” richiede l’adozione di un modello gestionale orientato ai processi che oggi è al meglio interpretato dalla LEAN HEALTHCARE e dalla VALUE BASED MEDICINE.
La crisi generata dalla pandemia COVID-19, paradossalmente, potrebbe diventare un fattore d’innesco fortemente abilitante il cambiamento manageriale richiesto, ridefinendo le priorità sotto una luce nuova.
Come spunto di riflessione per la realizzazione del cambiamento sono utili i consigli maturati in seno alla “Global Lean Healthcare Initiative”. Si tratta delle “7 pratiche lean per la gestione del COVID19” redatte da un gruppo di professionisti e trainer del Lean Global Network in risposta all’emergenza ma utili anche per il post-emergenza:
- Progettare il flusso del paziente.
- Gestione Visuale.
- Lavoro standard per garantire sicurezza, qualità ed efficienza.
- Impegnarsi in cicli di comunicazione brevi e strutturati.
- Costruire rapidamente le competenze con un piano di sviluppo delle persone.
- Rivedere le priorità per garantire la capacità.
- Livellare la capacità e proteggere il personale.
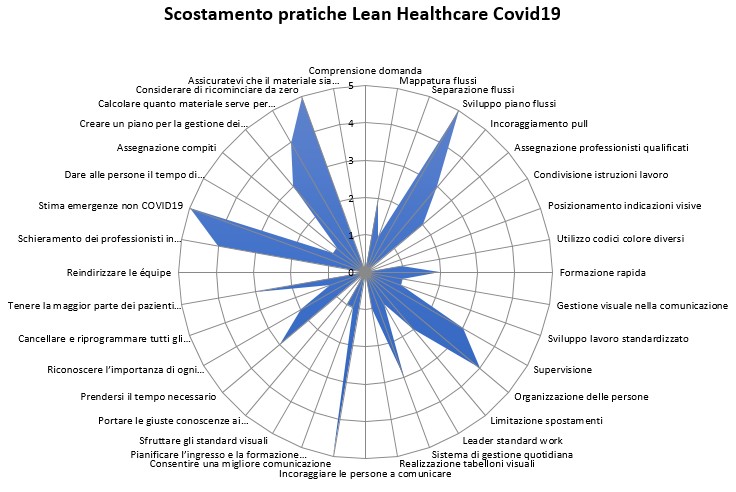
Autovalutazione delle best practice: un tool per supportare la fase post-emergenziale
Per venire in supporto delle aziende sanitarie e coadiuvarle nella realizzazione di best practices che migliorino la qualità dei servizi al paziente, esistono degli strumenti di autovalutazione che consentono di avere maggiore cognizione delle pratiche attuate e quanto queste siano correte o perfettibili. Lo stesso team di consulenti Afea ha sviluppato un tool che potrà essere utilizzato a sostegno della fase post-emergenziale.
Proprio a partire dalle lesson learned (lezioni apprese) quindi, si potranno indirizzare le azioni future estendendo l’adozione delle metodologie in una prospettiva allargata che coinvolga ulteriori ambiti e aree.
Scarica il tool di Autovalutazione delle pratiche utilizzate in ambito sanitario
Leggi anche l’articolo integrale pubblicato sul magazine Per4mance “Covid-19: da emergenza a opportunità. Autovalutazione sulle migliori pratiche in ottica Value Based Lean Healthcare.”